GUIA DE RECONSTRUCCION MAMARIA
GUIA DE RECONSTRUCCION MAMARIA
GUIA DE RECONSTRUCCION MAMARIA
Título de diapositiva
Escriba su subtítulo aquíBotón
Título de diapositiva
Escriba su subtítulo aquíBotón
Título de diapositiva
Escriba su subtítulo aquíBotón
Título de diapositiva
Escriba su subtítulo aquíBotón
Título de diapositiva
Escriba su subtítulo aquíBotón
Esta Guía de Reconstrucción Mamaria
está basada en información avalada por la Sociedad Española de Cirugía Plástica Reparadora y Estética
(SECPRE) y pretende ofrecerle información fiable a la hora de tomar decisiones en el proceso de Reconstrucción Mamaria.
La Reconstrucción Mamaria forma parte del tratamiento integral del Cáncer de Mama
y consideramos que es un paso clave para intentar minimizar el impacto físico y emocional así como la repercusión sobre nuestro ámbito familiar y social.
Es muy importante no precipitarse y disponer de tiempo suficiente
para entender y asimilar toda la información obtenida antes de tomar una decisión tan importante.
Creemos imprescindible que cada caso sea evaluado por un cirujano plástico cualificado, con experiencia en reconstrucción mamaria, que pueda resolver todas sus dudas y le pueda ofrecer una información personalizada y adecuada, adaptándose a cada situación individual.
¿ QUÉ ES LA RECONSTRUCCIÓN MAMARIA ?
La Reconstrucción Mamaria forma parte del tratamiento integral del Cáncer de Mama y es un procedimiento quirúrgico que tiene como finalidad:
• Recrear una mama de aspecto natural (incluyendo la areola y el pezón)
• Eliminar la necesidad de llevar prótesis externas de relleno
• Rellenar la deformidad que puede quedar en el tórax
• Restaurar la imagen corporal y mejorar la calidad de vida de la paciente
La reconstrucción de la mama tras un cáncer es actualmente uno de los procedimientos quirúrgicos más seguros y gratificantes para la paciente.
Existen diferentes técnicas para recrear la mama. Algunos procedimientos son relativamente sencillos y otros pueden ser más complejos.
Es esencial tener una información clara y adecuada de todas las técnicas que se pueden realizar en cada paciente, para poder escoger la mejor opción. Debemos recordar que la reconstrucción mamaria es un procedimiento electivo, que se plantea con el objetivo de mejorar la calidad de vida y, por tanto, debe realizarse de forma consensuada entre la paciente y el equipo médico.
Para la inmensa mayoría de las mujeres con cáncer de mama, la reconstrucción mamaria supone un restablecimiento de su imagen. Ello facilita una mayor estabilidad emocional, permite enfrentarse de una forma más positiva a la enfermedad y ayuda a recuperar su vida social y sexual.
Debido a todos estos beneficios, la demanda de la reconstrucción mamaria como parte del tratamiento se ha incrementado de forma muy significativa en los últimos años y los cirujanos plásticos se han convertido en una parte esencial de los equipos multidisciplinarios implicados en el tratamiento del cáncer de mama.
¿QUÉ CAUSA EL CÁNCER DE MAMA ?
El cáncer de mama es el tumor más frecuente en las mujeres occidentales y en España se diagnostican alrededor de 22.000 casos nuevos al año.
Se estima que el riesgo de padecer cáncer de mama es, aproximadamente, 1 de cada 10-11 mujeres.
Nuestros tejidos están constituidos por células, que se dividen de forma regular para mantener la integridad y el correcto funcionamiento de los distintos órganos. Cuando los mecanismos que controlan el crecimiento celular se alteran, las células inician una división incontrolada que, con el tiempo, dará lugar a la aparición de un tumor.
Hablamos de cáncer de mama cuando las células tumorales proceden del tejido glandular de la mama y tienen capacidad para invadir los tejidos sanos de alrededor y, en ocasiones, alcanzar órganos alejados e implantarse en ellos.
La respuesta a la pregunta de por qué se alteran los mecanismos de control de la división celular es multifactorial. Probablemente se trate de una combinación de factores ambientales, genéticos y relacionados con el estilo de vida.
El tratamiento del cáncer de mama está basado en la eliminación de estas células tumorales y suele ser un tratamiento combinado, ya sea extirpándolas mediante procedimientos quirúrgicos o eliminándolas con radioterapia y/o quimioterapia.
El tipo de tratamiento que se ofrece dependerá del tipo histológico/biológico de cáncer, así como del grado de infiltración y de diseminación detectados en el momento del diagnóstico.
El equipo médico multidisciplinar le asesorará acerca de las opciones terapéuticas disponibles en su caso, para guiarla en la toma de una decisión, personalizando su tratamiento de manera individual.
¿ QUÉ ES UNA MASTECTOMIA ?
La mastectomía es una técnica quirúrgica que consiste en la extirpación de la mama y tiene como finalidad el control, curación o disminución del riesgo de aparición del cáncer de mama.
El procedimiento de mastectomía consiste en la extirpación de toda la mama, incluyendo grasa, glándula mamaria y parte de la piel. Habitualmente la areola y el pezón se incluyen en la resección ya que los conductos galactóforos de la mama están conectados con el pezón para permitir la salida de leche materna en el momento de la lactancia, existiendo cierto riesgo de recidiva del cáncer si se conservan.
En algunas ocasiones, las mujeres que padecen un cáncer de pequeño tamaño, en una etapa temprana y que se encuentra situado cerca de la parte externa de la mama, sin ninguna afectación de la piel y lejos del pezón, puedan someterse a la cirugía preservando el pezón.
Los tumores de mayor tamaño o que se encuentran más cercanos tienen más probabilidad de contener células cancerosas en las estructuras que conforman el pezón, lo que significa que existe un mayor riesgo de recaída si no se extirpa.
En algunas ocasiones, aunque oncologicamente pueda estar indicado conservar el pezón, puede que no sea factible por el riesgo de complicaciones. Ello se debe a que el pezón precisa de un buen suministro de sangre y, en ocasiones, debido a las peculiaridades de la mastectomía o de la piel de la paciente, no se puede garantizar su supervivencia, pudiéndose necrosar, atrofiar o deformar después de la cirugía.
Aunque conservemos el complejo areola-pezón, no suele tener sensibilidad debido a que también se seccionan los nervios.
En algunos casos, la mastectomía se realiza para disminuir el riesgo de aparición del cáncer de mama (mastectomías reductoras de riesgo) en pacientes que presentan un elevado riesgo genético de desarrollo del mismo.
La reconstrucción de mama puede realizarse de manera inmediata tras la mastectomía o con posterioridad pasado un tiempo, sin que ninguna de las dos modalidades suponga diferencias en cuanto a la posibilidad de recurrencia del cáncer.
¿ QUIÉN Y CUÁNDO PUEDE RECONSTRUIRSE LA MAMA ?
La mayoría de las mujeres mastectomizadas pueden ser candidatas para reconstruirse la mama, muchas de ellas en el mismo acto quirúrgico en el que se extirpa la mama.
Cuando la mama se reconstruye en la misma intervención que la mastectomía (técnica denominada reconstrucción inmediata), la paciente se despierta de la intervención con un contorno mamario adecuado, evitando la experiencia de verse la mama amputada o mutilada. En este contexto, el beneficio psicológico y emocional es evidente.
La reconstrucción inmediata exige una estrecha colaboración entre el cirujano que extirpa la mama y el cirujano plástico.
En aquellos hospitales donde no se dispone de cirujano plástico puede suponer un importante inconveniente. Ello no debe ser motivo para la no reconstrucción.
La paciente tiene el derecho de ser atendida en un centro hospitalario que disponga de un equipo multidiciplinar y si no se le puede ofrecer la reconstrucción por motivos logísticos, deberá ser derivada al centro de referencia.
En algunos casos, sin embargo, la reconstrucción puede o debe posponerse un tiempo tras la mastectomía (técnica denominada reconstrucción diferida).
Puede ser el caso de aquellas mujeres que no desean más intervenciones que las estrictamente necesarias para curar la enfermedad.
Otras veces, el empleo de técnicas más complejas hace aconsejable retrasar la reconstrucción para no extender excesivamente la intervención y evitar posibles complicaciones que puedan interferir con el tratamiento del cáncer de mama. Si existen problemas médicos asociados como obesidad, hipertensión, diabetes, etc., también puede ser necesario retrasar la reconstrucción o incluso estar contraindicada.
En cualquiera de los casos, lo importante es disponer de una información clara sobre las múltiples posibilidades de reconstrucción antes de ser intervenida, con tiempo suficiente para poder asimilarla y tomar la decisión de forma adecuada.
¿ CUÁL ES MI SIGUIENTE PASO ?
En algunas ocasiones sólo existe un único procedimiento que puede ser recomendado, pero lo habitual es que existan diferentes posibilidades para la reconstrucción mamaria y usted tenga que tomar una decisión conjuntamente con el equipo médico.
Las decisiones sobre la cirugía reconstructiva dependen de muchos factores personales, tales como:
• Estado general de salud.
• Etapa del cáncer de mama
• Tamaño de su mama natural (volumen de mama que tenga que ser extirpado y reemplazado)
• Cantidad de tejido disponible en diferentes partes de su cuerpo que pueda ser utilizado para llevar a cabo la reconstrucción mamaria (es posible que las mujeres muy delgadas no tengan suficiente tejido corporal adicional para plantear realizar reconstrucción con tejido propio)
• Posibilidad de plantear cirugía reconstructiva en ambas mamas (mastectomía reductora de riesgo contralateral en caso de alto riesgo genético)
• Tipo de tratamiento complementario que vaya a recibir (radioterapia, quimioterapia u hormonoterapia) pueden contraindicar o desaconsejar determinado tipo de reconstrucciones.
• Tamaño del implante o de la mama reconstruida que quiera lograrse.
• Deseo de igualar la apariencia de la mama sana con la reconstruida.
Otros aspectos importantes a considerar
• Algunas mujeres no quieren pensar en las opciones reconstructivas mientras se enfrentan a un diagnóstico de cáncer. Si éste es su caso, puede que prefiera esperar hasta después de la cirugía del cáncer de mama para decidir si se somete a una reconstrucción.
• Existe la posibilidad que usted no quiera someterse a ninguna otra cirugía.
• Con tipo cualquier tipo de intervención quirúrgica se acabarán formando cicatrices, que serán diferentes según la localización y el tipo de técnica empleada.
• No todas las cirugías son un éxito total y puede que a usted no le guste la forma final de la mama reconstruida.
• Pueden producirse complicaciones como necrosis de la piel de la mama, del tejido o de la grasa trasplantada para la reconstrucción mamaria. Si esto ocurre, es probable que se necesiten intervenciones quirúrgicas adicionales para resolver el problema.
• La recuperación puede verse afectada si se ha sometido con anterioridad a cirugía, quimioterapia o radiación; o si presenta historial de diabetes, consumo de tabaco, alcohol y de algunos medicamentos, entre otros factores.
• La reconstrucción de la mama restaura la forma, pero no su sensibilidad. Con el transcurso del tiempo, la piel de la mama reconstruida puede volverse más sensible, pero no existirá la misma sensibilidad que había antes de la mastectomía.
• Puede ser aconsejable plantear la reconstrucción con posterioridad a la mastectomía (reconstrucción diferida) si es fumadora activa o tiene otros problemas de salud. Así, con el propósito de lograr una mejor recuperación y evitar importantes complicaciones, es aconsejable que usted deje de fumar al menos 2 meses antes de llevar a cabo la cirugía reconstructiva. También es posible que no se pueda realizar la reconstrucción si usted tiene sobrepeso, está demasiado delgada o presenta problemas de circulación sanguínea.
• El cirujano puede sugerir una cirugía en la mama sana para lograr una simetría adecuada y que ambas mamas resulten similares. Esto podría incluir reducir o agrandar el tamaño de esa mama o incluso elevarla para cambiar su posición.
Es importante disponer de una información clara para conocer sus opciones de reconstrucción antes de la cirugía y que pueda afrontar una intervención como la mastectomía con una perspectiva más realista.
Para tomar la decisión sin angustiarse:
• Pida al equipo médico que le informe de las ventajas e inconvenientes de cada alternativa y tómese el tiempo que necesite para valorar sus opciones.
• Trate de saber qué cuestiones son prioritarias para usted a la hora de tomar una decisión: resultados estéticos, riesgos posteriores, duración de la intervención, tiempo de recuperación,...
• No olvide que su decisión no tiene porqué ser compartida por otras personas. Al final, usted es la paciente y la que va a pasar por este proceso.
• Aunque la decisión del tipo de cirugía puede ser un proceso compartido y su opinión se tenga muy en cuenta, es responsabilidad del equipo médico informarle y aconsejarle cuáles pueden ser las mejores opciones disponibles en su caso, teniendo en cuenta multitud de factores.
Una de las primeras preguntas que tendrá que hacerse es: ¿ Quiero reconstruir mi mama ?
Si la respuesta es Sí
Suele ser el escenario más frecuente. En este caso, tendrá que decidir si quiere realizar la reconstrucción de forma inmediata o diferida.
Si la respuesta es No
Puede ser que algunas mujeres no deseen más intervenciones que las estrictamente necesarias para curar la enfermedad y están satisfechas con el uso de una prótesis externa dentro del sujetador.
En cualquier caso, siempre se puede considerar realizar una reconstrucción diferida de la mama si se cambia de opinión posteriormente.
¿ CUÁNDO REALIZAR LA RECONSTRUCCIÓN MAMARIA ?
La reconstrucción mamaria pretende recrear una mama lo más natural posible en cuanto a forma y volumen.
Dependiendo de cuándo se realice la reconstrucción mamaria, podemos distinguir:
Reconstrucción inmediata de la mama
Es el procedimiento que se realiza, o se inicia, al mismo tiempo que la mastectomía. En este caso, el resultado estético final suele ser mejor y requiere un menor número de intervenciones. No obstante puede ser que, tras la primera cirugía, aún necesite un número de pasos adicionales para completar el proceso de reconstrucción y obtener un tamaño y forma adecuados.
Los beneficios en este contexto son claros:
• Los resultados cosméticos son generalmente mejores
• Se suele conservar mayor cantidad de piel de la mama
• Evita pasar por un momento traumático como puede ser verse una mama amputada
• Ahorra una segunda intervención (en la mayoría de las ocasiones)
Reconstrucción diferida de la mama
Significa que el proceso reconstructivo de la mama se realiza en una fecha posterior a la mastectomía.
En algunas ocasiones, la reconstrucción inmediata de la mama no es recomendable o posible, habitualmente por el tipo de tumor o por la necesidad de realizar tratamiento complementarios.
Debemos tener en cuenta que la radioterapia administrada después de la cirugía reconstructiva puede causar problemas y en algunos casos podría ser recomendable esperar y realizar la reconstrucción con posterioridad.
Aunque suele ser recomendable realizar la reconstrucción de manera inmediata por sus múltiples ventajas, también podemos destacar algunos beneficios que se pueden derivar de la reconstrucción diferida:
• El tratamiento del cáncer de mama puede ser completado sin demora.
• La cirugía se lleva a cabo en dos tiempos, lo que puede permitir una recuperación más rápida después de cada uno de los procedimientos.
• Dispone de más tiempo para informarse y de considerar qué opción reconstructiva es la mejor en su caso concreto.
TÉCNICAS DE RECONSTRUCCIÓN MAMARIA
Las técnicas de reconstrucción mamaria pueden dividirse en dos grandes grupos:
• Las técnicas que utilizan implantes
• Las técnicas que utilizan tejido autólogo
(tejido de la propia paciente)
Las técnicas que han ganado más popularidad en los últimos años son las que utilizan tejido de la propia paciente para recrear la mama, puesto que ofrece resultados muy similares a los de una mama natural.
Estos procedimientos suelen utilizar tejido del abdomen, la espalda, los muslos o los glúteos para reconstruir la mama. Los dos tipos más comunes de procedimientos son el colgajo DIEP (colgajo de perforantes de la arteria epigástrica inferior profunda) que usa tejido del área inferior del abdomen y el colgajo de latissimus dorsi (músculo dorsal ancho) que usa tejido de la parte superior de la espalda.
No obstante, la reconstrucción con implantes mamarios suele ser ampliamente utilizada por ser menos compleja y más apropiada para algunas pacientes que no disponen de suficiente tejido propio.
RECONSTRUCCIÓN CON IMPLANTES MAMARIOS
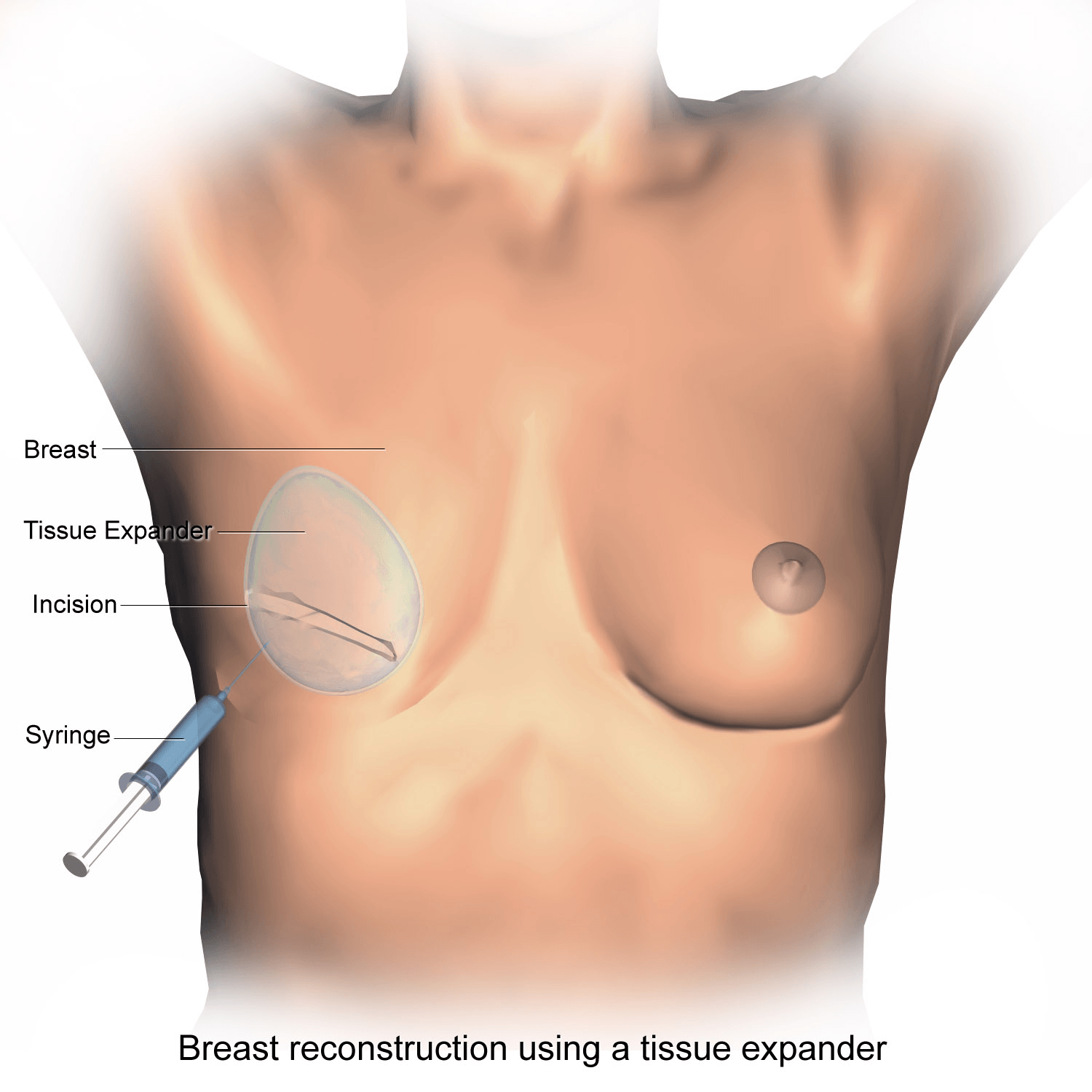
La reconstrucción con implantes recurre a la utilización de material sintético (prótesis o expansores) y puede realizarse en uno o dos tiempos.
Cuando se realiza en dos tiempos, en la primera etapa
se coloca un expansor tisular similar a un globo o prótesis vacía, debajo de la piel y de los músculos del tórax (músculo pectoral mayor).
A través de una pequeña válvula, el cirujano suele inyectar una solución de suero salino a intervalos regulares para llenar el expansor con el paso del tiempo, hasta conseguir el volumen deseado.
El tiempo medio es aproximadamente entre 2 y 6 meses en función del volumen a conseguir y de las características de expansión de su piel.
Este proceso permite que la piel del tórax se distienda sobre el expansor, generando así un nuevo “bolsillo” para la mama que queremos reconstruir.
En la mayoría de los casos, cuando la piel se ha distendido lo suficiente, el expansor se retira quirúrgicamente y se reemplaza por un implante de mama permanente (segunda etapa).
Actualmente, con los nuevos implantes anatómicos y mediante la combinación de estos con los injertos de grasa (lipofilling o lipotransferencia) podemos conseguir unos resultados mucho más naturales que los que se lograban hace unos años.
Debemos tener en cuenta:
La reconstrucción con implantes mamarios tiene la ventaja que es una técnica menos compleja que la reconstrucción autóloga y además evita nuevas cicatrices en otras áreas de su cuerpo.
Este tipo de intervención suele recomendarse en pacientes con mamas pequeñas o aquellas con volumen medio que no están demasiado caídas. También puede ser una buena opción si la paciente va a someterse a una mastectomía con reconstrucción bilateral y no se dispone de suficiente tejido propio. En este caso es más fácil conseguir una adecuada simetría.
Los implantes de mama pueden tener una serie de complicaciones con el paso del tiempo.
Se puede formar tejido cicatricial alrededor del implante (contractura capsular o encapsulamiento) que puede ocasionar un endurecimiento progresivo e incluso que cambie su forma. También pueden producirse desplazamientos o roturas.
Aunque no interfiere en el control postoperatorio del cáncer de mama, puede dificultar el estudio o seguimiento mediante mamografías rutinarias y es probable que se necesiten estudios complementarios como la ecografía o la resonancia magnética.
Una de las desventajas de los implantes o expansore tisulares es que es difícil conseguir una reconstrucción de la mama que sea totalmente natural en apariencia y tacto. El resultado suele ser estable con el paso del tiempo, sin que que se acompañe de los cambios evolutivos naturales. Además, es posible que se necesite una cirugía de simetrización en la mama opuesta (contralateral) con el fin de obtener un tamaño y forma similar.
Aunque no tienen un tiempo de uso predeterminado, los implantes mamarios y los expansores tisulares no se consideran dispositivos para toda la vida. Se trata de material sintético que sufre una degradación y no se puede esperar que duren para siempre. Es muy probable que requiera una cirugía futura para reemplazar o extraer el implante con el paso de los años.
Si se plantea retirar los implantes posteriormente, puede quedar un aspecto estéticamente inaceptable de la mama ya que los cambios que se producen en tamaño y forma no suelen ser reversibles.
Los implantes pueden ser una buena opción para usted si:
• No ha recibido radioterapia (dificulta la distensión tisular)
• Es una paciente delgada con poco tejido propio para la reconstrucción autóloga
• Prefiere una intervención de corta duración y menos compleja
• Prefiere no añadir cicatrices adicionales en su cuerpo
RECONSTRUCCIÓN CON COLGAJOS
La reconstrucción autóloga se basa en el uso de tejido de la propia paciente (llamado técnicamente colgajo) para la reconstrucción de la mama y puede tomarse de diferentes áreas del cuerpo.
Suelen ser tejidos compuestos por piel, grasa y/o músculo y suelen transferirse habitualmente del abdomen o la espalda. Una vez transferidos a la zona receptora, se remodelan para darles forma.
Si no se dispone de suficente cantidad de tejido, podemos complementar el volumen con la utilización de grasa propia (lipotransferencia o lipofiling) o, en algunos casos, utilizar prótesis o implantes (técnica mixta).
Aunque el resultado suele ser mucho más natural, suelen ser procedimientos más complejos y laboriosos que dejan cicatrices en otras regiones del cuerpo y suelen tenen un mayor tiempo de recuperación.
Estos procedimientos no están indicados en todas las pacientes. No siempre se pueden ofrecer a las mujeres que fuman, aquellas que tienen diabetes, enfer- medades del tejido conectivo o enfermedades vasculares.
En general, los colgajos suelen evolucionar como el resto del tejido de su cuerpo con el paso del tiempo. Pueden aumentar o disminuir de volumen a medida que usted gana o pierde peso, ocasionando diferencias en el tamaño de las mamas reconstruidas. A diferencia de los implantes, no debe preocuparse por su reemplazo o ruptura, ya que suelen ser reconstrucciones “para toda la vida”.
Este tipo de reconstrucción está especialmente indicado en aquellas pacientes donde la piel torácica residual después de la mastectomía es de insuficiente calidad, aquellas que han sido tratadas con radioterapia o simplemente pacientes que no desean utilizar prótesis mamaria en la reconstrucción.
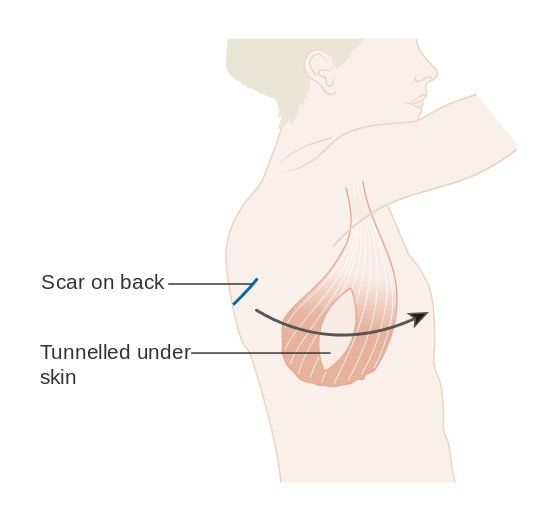
Reconstrucción con colgajo latissimus dorsi (dorsal ancho)
En este caso la reconstrucción se realiza de tejido procedente de la espalda.
El colgajo se compone de piel y grasa de la parte superior de la espalda, así como del músculo dorsal ancho y de los vasos sanguíneos que lo nutren (pedículo vascular).
Se pasa por debajo de la piel de la axila hasta la parte delantera del tórax para darle forma y recrear la mama.
En alguna ocasiones, el volumen que necesitamos para reconstruir la mama puede ser insuficiente y debemos recurrir a la combinación con grasa de otras regiones del cuerpo (abdomen, muslos,…) realizando una liposucción y posterior transferencia al colgajo dorsal ancho (lipofilling o lipotransferencia) en la misma intervención. En este caso, pueden ser necesarios tiempos quirúrgicos adicionales para conseguir un volumen definitivo adecuado y similar a la mama contralateral.
En otras ocasiones, cuando no se dispone de tejido graso en otras localizaciones, puede ser necesaria la utilización de un implante o prótesis mamaria que mejore el volumen y la apariencia de la mama reconstruida.
Esta técnica mixta (colgajo + implante) conlleva más tiempo quirúrgico que la utilización de implantes mamarios exclusivamente, pero generalmente consigue un resultado estético más natural.
Se debe tener en cuenta que este procedimiento dejará una cicatriz en la mitad de la espalda (zona donde se extrae el colgajo) aunque generalmente puede ser ocultada con el sujetador o con la ropa interior.
Aunque no es común, algunas mujeres pueden padecer cierta incapacidad funcional en la espalda, el hombro o el brazo después de esta cirugía y, en algunas ocasiones, puede requerir terapia de rehabilitación para su completa recuperación.
Este colgajo está especialmente indicado en pacientes con mamas pequeñas o de volumen medio que no necesitan gran cantidad de tejido para la reconstrucción mamaria y en las que el tejido abdominal no es adecuado para realizar la reconstrucción porque sean fumadoras o porque tengan cicatrices abdominales que puedan comprometer la reconstrucción.
Reconstrucción con colgajos de la región abdominal
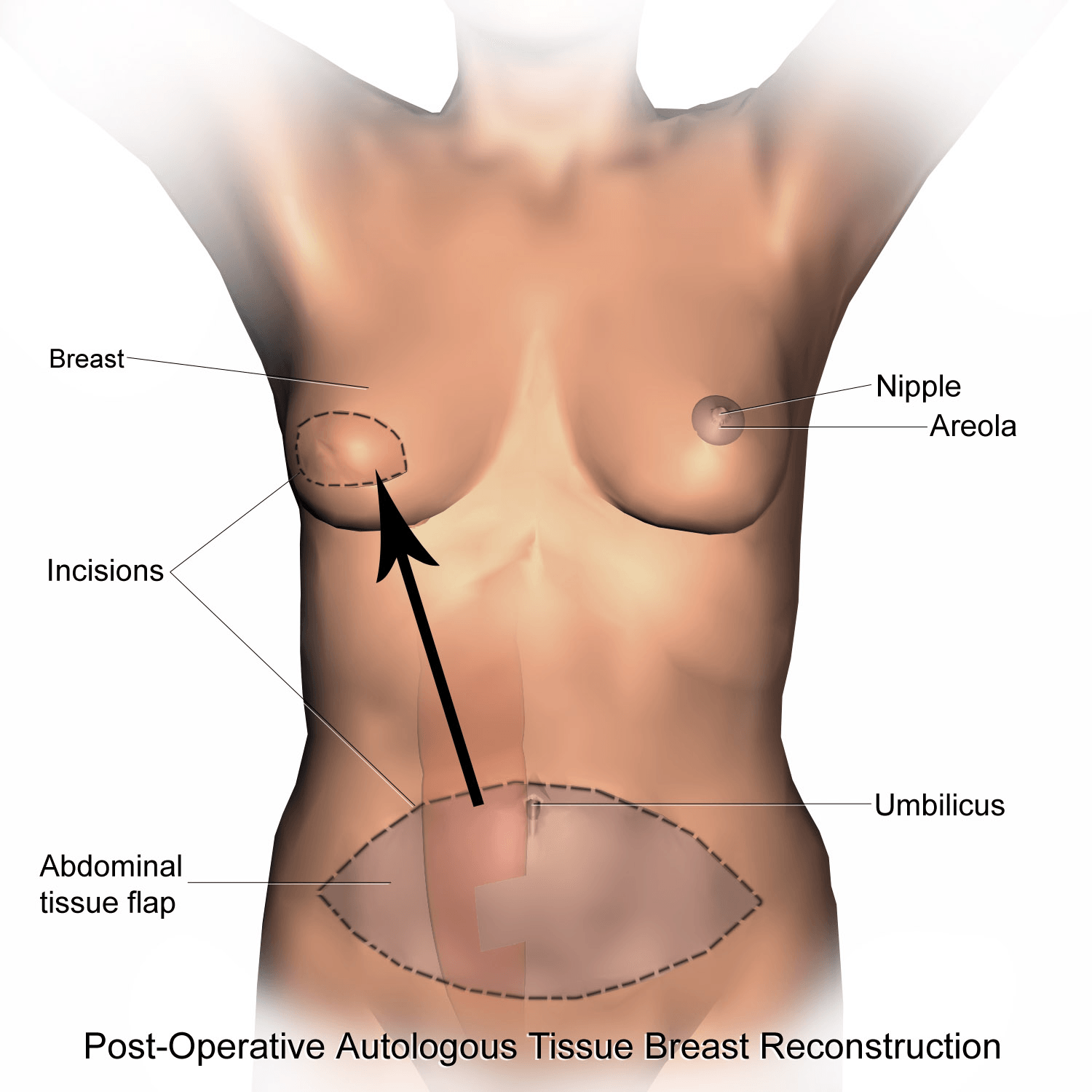
La zona inferior de la región abdominal (del ombligo al pubis) suele considerarse como el tejido ideal para la reconstrucción mamaria.
Un colgajo de esta zona permite aportar gran cantidad de tejido para la reconstrucción y ofrecen un resultado natural en cuanto a forma y textura de la mama reconstruida.
La cicatriz que queda en el abdomen es similar a la de una abdominoplastia. Tiene la ventaja cosmética añadida de retirar el tejido excedente de la región abdominal, remodelando la silueta y dejando un “vientre plano“.
Entre los colgajos que utilizan tejido de la región abdominal, se encuentran:
1. Colgajo DIEP
El colgajo DIEP se ha convertido en la técnica “gold-standard” en reconstrucción mamaria en aquellas pacientes que disponen de tejido excedente en la región abdominal.
Esta técnica permite trasplantar únicamente la piel y grasa del abdomen que tenemos en exceso sin alterar la función muscular de la zona.
La vascularización del tejido trasplantado se realiza mediante unos vasos muy pequeños llamados perforantes del sistema epigástrico inferior profundo (DIEP-Deep Inferior Epigastric Perforator).
Técnicamente es un procedimiento complejo para el cirujano ya que la disección del colgajo es extremadamente precisa y meticulosa para lograr el mejor resultado estético con las mínimas secuelas funcionales.
Se precisan técnicas de microcirugía para la disección y para la anastomosis o conexión vascular del colgajo a los de la región torácica.
Se considera un colgajo libre, es decir, un colgajo que se desconecta temporalmente de su vascularización original para ser trasplantado al tórax y recrear la mama, siendo necesario suturar o conectar de nuevo la arteria y vena que nutren al colgajo a vasos cercanos de la región torácica para restablecer el flujo sanguíneo, que es lo que permite que sobreviva el colgajo.
2. Colgajo SIEA
El colgajo SIEA utiliza el mismo tejido que el colgajo DIEP para la reconstrucción mamaria con la diferencia de basar la vascularización del colgajo en los vasos epigástricos inferiores superficiales (SIEA-Superficial Inferior Epigastric Perforator). Tiene la ventaja de ser una técnica menos invasiva y la que menos morbilidad ocasiona a la paciente al no tener que abrir la fascia abdominal para buscar los vasos del sistema profundo. El mayor inconveniente es su gran variabilidad, ya que no todas las pacientes tienen un sistema superficial adecuado para poder realizar este colgajo.
3. Colgajo TRAM
El colgajo TRAM utiliza piel, grasa y una porción de músculo de la región abdominal inferior junto con los vasos que irrigan este tejido para la reconstrucción de la mama.
Al utilizar componente muscular, pueden presentarse problemas en el sitio de donde se extrae el colgajo, tal como hernias abdominales o debilidad de la pared abdominal.
Existen dos tipos de colgajo TRAM:
• TRAM pediculado: el colgajo no se desconecta de su suministro de sangre original, movilizándose por debajo de la piel desde la porción inferior del abdomen hacia el tórax. Puede ser más lesivo para la paciente ya que el sacrificio muscular és mucho mayor.
• TRAM libre: el colgajo se desconecta de su suministro de sangre original y se trasplanta al tórax (colgajo libre) realizando conexiones vasculares de los pequeños vasos que nutren al colgajo con vasos de la región torácica. Es una técnica más compleja que el TRAM pediculado pero con menos repercusiones a nivel abdominal porque sólo se utiliza una porción del músculo.
Cualquiera de los colgajos de la región abdominal inferior pueden conseguir resultados estéticos muy buenos en reconstrucción mamaria.
Sin embargo, los cirujanos tienen preferencia por el colgajo DIEP o SIEA al ser procedimientos menos invasivos que no suelen interferir con la función muscular de la pared abdominal.
En ocasiones, la decisión sobre qué colgajo utilizar se realiza finalmente en quirófano, según el estado de los vasos que nutren y perfunden el colgajo, por lo que es posible que no se pueda elegir a priori con certeza la técnica que finalmente será utilizada para realizar la reconstrucción de la mama.
Con este tipo de colgajos se suelen conseguir resultados muy buenos y naturales en cuanto a aspecto, tacto y caída de la mama reconstruida, ofreciendo resultados estables y permanentes en el tiempo.
En aquellas pacientes a las que se dejan intactos los músculos de la pared abdominal no suelen ocasionar problemas o dificultades en la actividad diaria a largo plazo.
Entre las desventajas de estas técnicas encontramos:
• Son intervenciones de mayor complejidad y envergadura que el uso de implantes mamarios, por lo que conlleva un mayor tiempo quirúrgico, una mayor estancia hospitalaria y un periodo de recuperación postoperatorio más prolongado.
• Tendrá cicatrices añadidas en la mama, alrededor del ombligo y en la porción inferior del abdomen.
• Puede que quede debilidad muscular de la pared abdominal si se utiliza el músculo en la reconstrucción mamaria.
• En ocasiones no es posible utilizar el tejido de la región abdominal porque está dañado por cicatrices de cirugías previas, porque no hay suficiente cantidad en pacientes delgadas para reconstruir la mama o porque hay alto riesgo de fracaso del colgajo en pacientes que sean fumadoras o con problemas de vascularización.
Otros tipos de colgajo que pueden ser utilizados
Si el abdomen no proporciona una fuente adecuada de tejido para la reconstrucción de la mama, puede utilizarse tejido de la cara interna de los muslos (colgajo TMG / colgajo TUG) o de los glúteos (colgajo SGAP / colgajo IGAP ) para recrear la mama.
Estos colgajos suelen utilizarse cuando la paciente desea reconstrucción con tejido propio y no es posible realizar la reconstrucción con tejido abdominal o con tejido de la región dorsal de la espalda porque son personas muy delgadas o porque han tenido alguna cirugía previa que contraindica su uso.
No obstante, estos colgajos no son comúnmente utilizados.
Entre las mayores desventajas destacan las secuelas en forma de cicatriz que sulen dejar en muslos o glúteos y la mayor complejidad quirúrgica.
CORRECCIONES O INTERVENCIONES DE RETOQUE
En todo proceso de reconstrucción mamaria suele ser habitual que se necesite más de una intervención para conseguir el resultado deseado.
Después de la intervención inicial para reconstruir la mama, puede que necesite pasar nuevamente por quirófano para corregir y ajustar el tamaño o forma de la mama reconstruida o de la mama contralateral con la finalidad de conseguir una apariencia y simetría adecuadas.
Normalmente estas correcciones suelen ser procedimientos quirúrgicos menores (técnicas más sencillas y cortas que la intervención inicial).
Existen múltiples opciones para conseguir un resultado estético satisfactorio. Entre ellas encontramos:
• Implantar o cambiar una prótesis mamaria para mejorar la forma o el tamaño de la mama reconstruida o de la mama sana
• Reposicionar (elevar) o reducir la mama sana para lograr una adecuada simetría con la mama reconstruida
• Reposicionar, remodelar o reducir la mama reconstruida para lograr una adecuada simetría con la mama sana
• Añadir volumen a las mamas utilizando grasa de la propia paciente (lipofilling, lipomodelado o lipoescultura)
LIPOFILLING, LIPOTRANSFERENCIA O INJERTO DE GRASA
El lipofilling o injerto de tejido adiposo se ha convertido en los últimos años en una de las técnicas más valiosas y polivalentes de la cirugía reconstructiva.
Consiste en:
1. Extracción de grasa de la propia paciente mediante liposucción o lipoaspiración
2. Procesado o purificación de la grasa para eliminar sangre y otras sustancias
3. Transferencia a otras áreas para añadir volumen, mejorar la forma o la calidad de los tejidos
Esta técnica tiene una serie de particularidades:
• La grasa es extraída con cánulas de liposucción de zonas donde está en exceso (abdomen, caderas o cara interna de los muslos)
• Se procesa mediante centrifugado o filtrado para extraer el tejido graso y así poder implantarlo a modo de injerto en otra localización
• Permite el remodelado de las mamas para terminar de ajustar el volumen, la forma o el contorno
• Es una técnica quirúrgica pero poco invasiva (utiliza pequeñas incisiones en la piel para poder introducir las cánulas)
• Puede repetirse en más ocasiones y conjuntamente con otros procedimientos o correcciones que requiera la paciente (por ejemplo, la reconstrucción del complejo areola- pezón ).
• Puede ser muy útil en reconstrucciones parciales de mama por las secuelas ocasionadas por una tumorectomía y/o por la radioterapia
Como desventaja, conviene saber que habitualmente son necesarias varias sesiones de lipomodelado para conseguir el efecto deseado, ya que parte de la grasa implantada se reabsorbe durante los primeros meses.
Además la infiltración de grandes acúmulos de grasa puede comprometer la supervivencia de las zonas centrales originando necrosis grasa, quistes oleosos, etc.
No obstante, se ha convertido en un importante recurso que ha demostrado gran utilidad en el campo de la cirugía plástica y reparadora con la finalidad de aportar volumen y reparar o regenerar tejidos dañados por cicatrices previas, traumatismos o por los efectos de la radioterapia.
Reconstrucción del complejo areola- pezón
La reconstrucción o recreación del complejo areola-pezón suele formar parte de la reconstrucción integral de la mama.
Es una cirugía que se realiza para lograr que la mama reconstruida se asemeje aún más a la mama natural.
Aunque recomendamos llevarla cabo, debe ser una decisión personal de cada paciente. Su reconstrucción es opcional y generalmente constituye la fase final de la reconstrucción mamaria.
La reconstrucción ideal del pezón y la areola requiere que la posición, el tamaño, la forma, la textura, el color y la proyección del nuevo pezón sean similares a los del pezón natural.
Se puede realizar de forma ambulatoria (sin hospitalización) con anestesia local.
El tejido que se utiliza para reconstruir el pezón y la areola también se obtiene del propio tejido de la paciente y es habitual utilizar el tatuaje o la micropigmentación para igualar el color del pezón y la areola respecto a la mama sana.
Las técnicas más frecuentemente utilizadas para la reconstrucción del pezón son:
• Colgajos locales que utilizan la piel de la mama reconstruida, que se elevan y se suturan para recrear un pezón.
• Injerto o porción del pezón de la mama sana (si este es grande) puede ser trasplantado a la mama reconstruida (autoinjerto pezón).
Las técnicas más utilizada para la reconstrucción o recreación de la areola son:
• Tatuaje o micropigmentación (el más utilizado en nuestro ámbito).
• Injerto de piel (se coge un fragmento de piel) de la ingle, próximo al labio mayor ya que esta piel está más pigmentada y puede conseguir un buen resultado estético.
Por lo general, esta reconstrucción se plantea tras un periodo de 3-6 meses después de haber realizado la cirugía para reconstruir la mama.
Debemos dar tiempo a los tejidos de la mama reconstruida a adoptar la forma y caída definitivas para poder reconstruir el pezón en la posición correcta con respecto la mama contralateral.
Si va a recibir radioterapia como tratamiento complementario después de la reconstrucción mamaria, suele ser recomendable esperar como mínimo 6 meses.
Debemos ser realistas en cuanto a lo que la cirugía puede ofrecer.
Podemos conseguir una apariencia similar al pezón y areola de la mama contralateral, pero no lograremos restaurar la sensibilidad que previamente tenía.
Además, con el tiempo, es posible que el pezón pierda algo de volumen, se aplane y que la areola llegue a perder algo de pigmento.
Puede ser necesario realizar algún retoque o corrección posterior si deseamos mantener una adecuada simetría y un buen resultado cosmético.
RECONSTRUCCIÓN MAMARIA EN CASOS ESPECIALES
MASTECTOMÍA REDUCTORA DE RIESGO:
Algunas mujeres tienen un alto riesgo genético de padecer un cáncer de mama.
Si tiene antecedentes familiares de varios casos de cáncer de mama a edades jóvenes, es probable que haya una base genética en su enfermedad.
Es posible la detección, mediante test genético, para saber si es portadora o no de alguna mutación en los los genes BRCA 1 y BRCA 2, que están relacionados con el riesgo de sufrir cáncer de mama y de ovario.
La presencia de estos genes no implican que vaya a desarrollar el cáncer de mama inevitablemente, pero implican un riesgo oncológico más alto que en el resto de las mujeres que no lo tienen.
Otros factores de riesgo de sufrir cáncer de mama están relacionados con la radioterapia previa en la región torácica por otra causa o enfermedad.
Las mujeres con cáncer de mama unilateral, tienen un riesgo aumentado de sufrir cáncer de mama en la mama contralateral con el tiempo, según el tipo de tumor diagnosticado.
En algunas de estas situaciones puede plantearse realizar una mastectomía reductora de riesgo (antes llamada preventiva o profiláctica).
En todo caso, debe seguir el consejo del equipo multidisciplinar que le aportará toda la información necesaria antes de tomar una decisión definitiva.
En aquellas pacientes que se sometan a una mastectomía reductora de riesgo es habitual realizar una reconstrucción mamaria inmediata.
Aunque la técnica más utilizada suele ser la reconstrucción con implantes, debemos tratar a cada paciente de forma individualizada y poder ofrecer cualquiera de las técnicas explicadas con anterioridad en esta guía.
AMASTIA O FALTA DE DESARROLLO MAMARIO:
Aunque la causa más frecuente de amastia o falta de mama es por motivos oncológicos, también hay mujeres que necesitan una reconstrucción mamaria por otros motivos, como pueden ser procesos que implican un desarrollo anómalo de la glándula mamaria o de la pared torácica (ej. Síndrome de Poland) o como secuela de un traumatismo, quemadura, etc.
Independientemente del motivo, deben tratarse todos los casos de forma individualizada y deberíamos poder ofrecer alguna de las posibilidades reconstructivas citadas anteriormente en función de las necesidades de cada paciente.
RECONSTRUCCIÓN MAMARIA Y RECUPERACIÓN
Tener que tomar una decisión respecto a la reconstrucción mamaria, decidir si quiere llevar a cabo o no, escoger el tipo adecuado de reconstrucción, etc, puede ser una experiencia difícil y estresante.
Es imprescindible que esté bien informada y asimile correctamente toda esta información, que puede ser compleja de entender, principalmente en estos duros momentos en los que tiene que hacer frente a su enfermedad.
Es imposible saber exactamente como será la mama reconstruida y como se sentirá en el futuro, pero la experiencia muestra que las mujeres que han llevado a cabo la reconstrucción mamaria han encontrado múltiples beneficios psicológicos, incluyendo una mejoría en su calidad de vida, mejora de la imagen de su cuerpo, el sentirse más seguras de sí mismas y recuperar la imagen de feminidad que habían perdido.
El impacto emocional que una mastectomía puede tener en las diferentes pacientes es imposible de prever y no hay un remedio definitivo para superar el estado de ansiedad y estrés que esto supone.
Es habitual que los sentimientos de ansiedad y depresión mejoren a lo largo del primer año después de haber realizado el diagnóstico.
Las mujeres que eligen llevar a cabo la reconstrucción mamaria necesitan adaptarse a los cambios en su apariencia y sensación con respecto a la mama reconstruida y, dependiendo del procedimiento reconstructivo elegido, también tendrán que hacer frente a los cambios que se han producido en otras regiones de su cuerpo (cicatrices adicionales en su espalda o abdomen).
No es raro que las pacientes se sientan ansiosas acerca de cómo el resto de gente (en especial su pareja) responderán y aceptarán la mama reconstruida y les preocupa cómo afectará a su entorno social y a la relación íntima de pareja.
La mayoría de las pacientes están satisfechas y contentas con el resultado conseguido después de la reconstrucción, así como sus parejas. No obstante, en algunos casos, el resultado conseguido no es el esperado por la paciente, lo que genera sentimientos de frustración y rechazo de cualquier otro tipo de cirugía.
Algunas mujeres también tienen incertidumbres de si el proceso neoplásico podrá recidivar en la mama reconstruida y cómo podrá detectarse si así ocurriera.
Debemos saber que se puede realizar un seguimento oncológico de la misma manera, como si no fuese una mama reconstruida. En caso de duda, siempre se pueden solicitar estudios o pruebas complementarias adicionales.
En general, las mujeres que están más satisfechas con sus decisiones son aquellas que emplean el tiempo necesario para informarse y considerar cuidadosamente todas las opciones disponibles en cada caso.
Asegúrese de que:
• Ha leído toda la información acerca de las técnicas o procedimientos disponibles en su caso
• Valorar pros y contras en relación con sus valores personales y sus prioridades
• Tenga ideas claras y expectativas reales de los probables resultados que la cirugía puede ofrecer
• Discuta las diferentes opciones con su equipo médico y familiares o con personas cercanas para ayudarle en la toma de una decisión.
• Recuerde que, en última instancia, tiene que tomar una decisión que repercute en su persona y no en nadie más.
¿Si decido operarme, qué supone la cirugía ?
Cada paciente supone un caso único e individual y debemos adaptar las posibilidades reconstructivas a esta situación concreta.
Los detalles del proceso varían dependiendo de la técnica a utilizar y serán explicados antes de la intervención para que tenga una amplia información previamente.
Una vez haya decidido seguir adelante con la cirugía, tendrá que firmar el consentimiento informado de la cirugía y se tomarán fotografías clínicas de su caso.
Como ya se ha comentado, la reconstrucción global de la mama conlleva habitualmente más de una operación.
El primer paso es recrear la forma de la mama y se puede hacer al mismo tiempo que la mastectomía o en una fecha posterior.
Este primer paso se realiza generalmente bajo anestesia general. Esto implica que se le administrarán medicamentos que le inducirán a dormir sin que sienta dolor durante la cirugía. Para los procedimientos de seguimiento y retoques es probable que sólo requieran anestesia local.
Cuando despierte de la intervención llevará colocados un vendaje y drenajes (un drenaje es un pequeño tubo que se coloca para extraer líquido adicional en espera de que las heridas de la zona quirúrgica cicatricen).
En el caso de que la reconstrucción se haya realizado con un colgajo libre, estará durante 24 horas bajo un periodo de monitorización estrecha para asegurarse de que el flujo de sangre que le llega al colgajo es adecuado.
Probablemente se sentirá cansada y dolorida entre 1 o 2 semanas después de los procedimientos realizados.
Su médico puede administrarle fármacos para controlar el dolor y otras molestias. Las pacientes se recuperan mejor y más temprano de la cirugía si el control del dolor es adecuado. Se hará todo lo posible para que el proceso sea lo más confortable para usted.
Dependiendo del tipo de cirugía, usted saldrá del hospital entre 1 y 7 días. Es posible que le den de alta con uno o más drenajes si estos no pueden ser retirados antes.
¿Cómo es el postoperatorio y los cuidados después de la intervención?
Una vez vuelvas a casa tras la intervención, te sentirás cansada inicialmente. Sería recomendable que tuvieras alguien en casa para ayudarte.
El periodo de recuperación depende del tipo de procedimiento utilizado en la reconstrucción mamaria.
Como regla general:
• Después de la primera semana deberías poder empezar a cuidar de ti misma y comenzar a realizar actividades cotidianas (sin esfuerzos).
• Generalmente, las actividades que requieran esfuerzos moderados pueden empezar a realizarse al cabo de 4-5 semanas tras la cirugía, previa autorización por parte del equipo médico.
• Debe seguir controles con su cirujano de forma periódica para comprobar que todo va correctamente y que no hay ninguna complicación.
• Cuando hayan pasado unos meses (3-6), debería visitar nuevamente a su cirujano para valorar si es necesaria alguna cirugía de retoque y cuándo realizarla.
¿ Me quedarán cicatrices ?
Todas las intervenciones conllevan cicatrices.
El tamaño y posición de las mismas dependen por completo de la técnica utilizada.
En general, la reconstrucción con implantes mamarios implica tener una cicatriz corta confinada a la mama reconstruida, mientras que las técnicas que utilizan colgajos producen cicatrices largas tanto en la mama reconstruida como en la zona de donde se obtiene el tejido (abdomen, espalda, etc).
En la mayoría de los casos, las cicatrices estarán inicialmente rojas y algo abultadas, pero habitualmente, con el paso del tiempo, se volverán blanco nacaradas y planas.
Este proceso puede tardar entre 1-2 años en suceder.
Puede ocurrir que algunas personas tengan una cicatrización anómala, bien porque la cicatriz se alargue y se ensanche o bien porque la cicatriz se eleve y continúe roja e incluso produzca picor (cicatriz hipertrófica/queloidea).
La cicatrización que cada persona tendrá es imposible de predecir, ya que depende del tipo de piel de cada uno así como de su tendencia a cicatrizar de uno u otro modo.
¿ Qué complicaciones pueden ocurrirme ?
Casi todas las mujeres con cáncer de mama que se somenten a una mastectomía pueden reconstruirse. Sin embargo, toda cirugía supone ciertos riesgos y existen ciertas complicaciones especialmente frecuentes en algunas mujeres.
RIESGOS GENERALES
Algunos riesgos inherentes a la cirugía de reconstrucción mamaria son:
• Sangrado, que si es importante, puede requerir revisión en quirófano para su control y, en casos extremos, puede llegar a precisar transfusión sanguínea
• Acumulación de líquido (seroma) en la mama o en el lugar de donde se extrajo el tejido, con inflamación y dolor
• Crecimiento exagerado del tejido cicatricial (cicatrización anómala).
• Infección.
• Muerte del tejido (necrosis) de todo o parte del colgajo, piel o grasa
• Problemas en la región donante
• Pérdida o cambios en la sensibilidad de la mama y del pezón
• Cansancio y debilidad
• Necesidad de someterse a más cirugía para corregir problemas que surgen
• Problemas con los medicamentos y/o la anestesia
Respecto a las complicaciones relacionadas con la cicatrización de las heridas,
el riesgo es mayor en aquellos casos donde la reconstrucción se realiza con colgajos, ya que existen más cicatrices (zonas donantes de tejido y región mamaria).
Lo mas frecuente es que se trate de un problema de cicatrización leve que se resuelva sin complicaciones, pero en ocasiones podemos tener complicaciones que requieran cirugía adicional:
• Infección
• Pérdida de la piel
• Dehiscencia de la herida quirúrgica (separación y apertura de los bordes de la herida)
Como en cualquier cirugía, los pacientes fumadores pueden tener problemas graves de cicatrización y retrasar el proceso de curación.
El tabaquismo causa que los vasos sanguíneos se cierren (espasmo o constricción) y que se reduzca el suministro de nutrientes y oxigeno a los tejidos. Esto puede causar que las cicatrices se noten más y que tenga un periodo de recuperación más prolongado.
Estas complicaciones son a veces tan graves que requieren de otra operación para corregirlas. Puede que se le indique dejar de fumar unas semanas o me- ses antes de la cirugía para reducir estos riesgos.
RISGOS POR EXPANSOR O IMPLANTE
Si se ha utilizado un implante para la reconstrucción mamaria, pueden ocurrir problemas asociados al mismo:
• Daño o rotura del expansor/implante
• Extrusión (adelgazamiento de la piel con exposición de la prótesis al exterior)
• Movilización o malposición del expansor/prótesis
• Contractura capsular con endurecimiento y cambio de la forma de la mama reconstruida
• Pliegues o arrugas visibles de la prótesis (rippling)
RIESGO EN RECONSTRUCCIÓN AUTÓLOGA (COLGAJOS)
Si en la reconstrucción mamaria se han utilizado colgajos que incluyen tejido muscular de la región abdominal inferior, puede aparecer:
• Debilidad de la pared abdominal
• Eventración o hernias
Hay cierto riesgo de que se produzcan trombosis venosas profundas en las extremidades si durante el postoperatorio permanece inmovilizada sin caminar durante tiempo (la sangre se remansa en las extremidades y pueden formarse trombos que ocluyan la circulación).
Se tomarán las medidas oportunas para evitar que esto pase realizando ejercicios de movilización de las extremidades y administrando anticoagulantes, si es preciso.
Los riesgos específicos asociados a la reconstrucción con colgajos libres tienen que ver con problemas de vascularización asociados.
En el caso de los colgajos libres, el colgajo se desconecta de su suministro de sangre original y se trasplanta al tórax realizando nuevas conexiones de los pequeños vasos que nutren al colgajo con vasos de la región torácica. Posteriormente se remodela para recrear la mama.
Puede ocurrir que las conexiones vasculares no funcionen correctamente porque queden ocluidas por trombos que impiden que el flujo sanguíneo llegue al colgajo. Estos problemas suelen ocurrir generalmente durante las primeras 24-72 horas, periodo durante el que será vigilada de forma más estrecha para comprobar que el colgajo y su vascularización son correctos.
Si se detecta este tipo de problema, será necesaria una revisión quirúrgica para rehacer las anastomosis (conexiones vasculares) y restablecer una adecuada perfusión sanguínea del colgajo. En ocasiones, el colgajo puede quedar dañado de forma irreversible y, en algunos casos, puede que no sea posible su recuperación y sea necesaria la retirada del mismo.
Regreso a la normalidad
Generalmente, tras someterse a una intervención de reconstrucción mamaria, podría regresar a sus actividades cotidianas después de 6 a 8 semanas.
Si se utilizaron implantes (sin colgajos) puede que su periodo de recuperación sea incluso más corto.
Algunos aspectos que debe tener en cuenta:
• La reconstrucción no restaura la sensibilidad normal a su mama, pero posiblemente recupere algo de sensación en un periodo de varios años.
• Puede que tarde de 6-8 semanas hasta que la inflamación desaparezca.
• Es posible que tarde entre 1 a 2 años hasta que los tejidos se adapten y para que las cicatrices mejoren definitivamente, aunque las cicatrices nunca desaparecerán totalmente.
• Durante los primeros meses posteriores a la cirugía, tendrá que utilizar sujetador sin aros y que sean cómodos (tipo deporte). Pregunte cuándo podrá usar nuevamente los sujetadores normales.
• Como regla general, debe evitar realizar esfuerzos así como practicar deporte y tener actividad sexual entre unas 4 y 6 semanas después de la reconstrucción. Pregunte a su cirujano cuándo retomar el resto de sus actividades habituales, ya que esto es diferente según el tipo de reconstrucción realizada.
• Las mujeres que se reconstruyen la mama meses o años después de la mastectomía (reconstrucción diferida) pasan por un período de adaptación emocional una vez que tienen su mama reconstruida. De la misma manera, cuando fianliza el proceso de reconstrucción, también es preciso que transcurra un periodo de tiempo hasta que se empieza a aceptar que la mama reconstruida es suya.
• Conversar con otras mujeres que se han sometido a una reconstrucción de la mama puede ser beneficioso. No obstante, cada caso es único y ni los resultados ni las complicaciones son extrapolables de unas pacientes a otras. Por otro lado, conversar con un profesional de la salud mental puede ayudarle a aclarar la ansiedad y otros sentimientos de angustia.
• Los implantes de silicona se pueden deteriorar o romper con el paso del tiempo sin causar ningún síntoma. Algunos cirujanos recomendarán controles periódicos junto con pruebas de imagen como la ecografía y la resonancia magnética para asegurar que el implante mamario no sufre complicaciones.
• Póngase en contacto con el equipo médico si nota cualquier cambio en la nueva piel/tejido, inflamación, protuberancias, dolor o líquido que sale de la mama, las axilas, o el lugar de donde se extrajo el colgajo o si presentan otros síntomas que le preocupen.
FAQ - PREGUNTAS MÁS FRECUENTES
- ¿ Qué tipos de reconstrucción están disponibles en nuestro sistema sanitario ?
- Todas las técnicas que se realizan actualmente en reconstrucción mamaria están disponibles y son cubiertas por la sanidad pública en los hospitales en los que existe un equipo de cirugía plástica.
- Si un determinado procedimiento no es ofertado en el hospital que consulte, puede pedir que le deriven a un hospital donde se realice la técnica que busca.
- No acepte soluciones intermedias para “salir del paso”.
- Busque la excelencia y la completa satisfacción de sus demandas.
- Quién decide el tipo de reconstrucción mamaria, ¿mi cirujano o yo?
- No todos los tipos de reconstrucción son adecuados para todas las pacientes.
- Hay pros y contras para cada procedimiento que debe tener en cuenta antes de elegir.
- Su cirujano le informará de los procedimientos más adecuados en su caso concreto y tendrán que consensuar cuál es la mejor opción para usted.
- Le deberían de ser ofertadas todas las opciones disponibles para su caso, incluso aunque no puedan ser realizadas en el hospital en el que consulte.
- ¿Qué implica la reconstrucción mamaria?
- Esto dependerá del tipo de procedimiento que elija y de si puede o no llevar a cabo en el mismo tiempo que se realiza la mastectomía.
- Es normal y habitual que se necesite más de una intervención para conseguir el resultado deseado en la reconstrucción mamaria.
- Después de la intervención inicial para recrear la mama, puede que necesite intervenciones de corrección o retoques, que por lo general son procedimientos menores (técnicas más sencillas y cortas que la intervención inicial) para terminar de remodelar la mama, corregir cicatrices o reconstruir el complejo areola-pezón.
- ¿Con quién puedo hablar para obtener más información?
- Normalmente dispondrá de un equipo multidisciplinar compuesto por un cirujano general o un ginecólogo, un cirujano plástico, un oncólogo, psicólogo, psiquiatra y un equipo de enfermería para darle soporte y resolver sus dudas.
- También puede hablar con otras mujeres que han sido reconstruidas que podrán contar su experiencia y resolver algunas de sus incertidumbres.
- Existen recursos “online” que proporcionan información de las diferentes intervenciones disponibles para intentar ayudarle en un momento difícil, en el que tendrá que tomar importantes decisiones.
- Es por tanto imprescindible, que disponga de toda la información posible antes de someterse a una intervención que puede ser definitiva.
- ¿Qué factores tengo que tener en cuenta para decidir qué tipo de reconstrucción es mejor en mi caso?
- La primera pregunta a la que hay que dar respuesta es decidir si quiere reconstruirse la mama o no.
- En caso afirmativo, tendrá que decidir si prefiere realizarla de forma inmediata, es decir, al mismo tiempo en que se realiza la cirugía para extirpar la mama o, si por el contrario, prefiere hacer una reconstrucción diferida en el tiempo.
- Deberá considerar si prefiere una reconstrucción en la que se utilicen implantes mamarios o, si por el contrario prefiere evitarlos y recurrir a la reconstrucción con tejido propio (colgajos), aunque signifique someterse a una intervención más compleja.
- Otro aspecto a considerar es si está dispuesta a tener cicatrices adicionales en otras zonas de su cuerpo para conseguir la reconstrucción mamaria con colgajos o si aceptará retoques en la mama sana para ajustar en volumen, posición y forma respecto a la mama reconstruida para conseguir una adecuada simetría entre ambas.
- Puede que le sea de ayuda escribir un listado con los pros y contras de cada procedimiento, anotar sus dudas e incertidumbres y discutirlas con su familia, amigos y equipo médico.
- Si decido realizar reconstrucción con implantes, ¿cuando tendré que cambiarlos?
- Aunque no tienen “fecha de caducidad”, los implantes mamarios no son dispositivos que duren toda la vida ya que con el tiempo se suelen deteriorar e incluso pueden sufrir roturas.
- El implante puede endurecerse debido a la contractura de la cápsula que se forma alrededor de la prótesis, produciendo cambios en la forma y apariencia de la mama reconstruida.
- Pueden aparecer arrugas visibles que produzcan un resultado estético desfavorable.
- Es impredecible saber cuándo se producirán estos cambios. Por este motivo es aconsejable que siga controles periódicos con su cirujano para que se decida el mejor momento de recambio del implante mamario.
- Por lo general, los implantes más antiguos suelen tener una vida útil de 10-15 años. Los implantes más modernos no llevan suficiente tiempo en el mercado para establecer su durabilidad, la cual debe ser previsiblemente superior a los de generaciones anteriores.
- La sanidad pública cubre el cambio de implante que se ha colocado por razones reconstructivas (secuelas de un proceso oncológico/quirúrgico) pero no cubre los casos en que se han colocado de forma estética para aumentar el tamaño de las mamas.
- ¿Cuánto tiempo tardaré en recuperarme tras la intervención?
- Dependerá del tipo de reconstrucción finalmente elegida, de la capacidad de recuperación que cada persona tenga y del estado de ánimo y voluntad que mantenga.
- En las intervenciones más complejas, puede tardar hasta 6 semanas antes de recuperar las actividades cotidianas diarias.
RECUERDE:
Cada caso de cáncer de mama y cada mujer es diferente, por lo que no todas las técnicas son adecuadas para todas las pacientes.
El propósito de esta guía es informarle sobre las técnicas disponibles en reconstrucción mamaria para que pueda tomar una decisión después de haber sido correctamente informada.
En general, las técnicas que utilizan tejido propio de la paciente para la recreación de la mama, ofrecen un resultado más natural, pero tienen el inconveniente de ser intervenciones más largas y de mayor complejidad.
Algunas mujeres prefieren procedimientos quirúrgicos más sencillos, e incluso no llevar a cabo la reconstrucción.
La información proporcionada en esta guía debe ser un complemento
(nunca una sustitución) a la información y consejos del equipo médico respecto a las técnicas más apropiadas en su caso.
Ninguna paciente es igual a otra y para un mismo caso de cáncer de mama se pueden dar multitud de situaciones en función de la diversidad de factores implicados.
No todas las técnicas son adecuadas para todas las pacientes.
Resulta imprescindible que cada paciente sea evaluada de forma individual por parte de un especialista en Cirugía Plástica, Estética y Reparadora
para analizar su caso y ofrecerle una solución adecuada y realista, con las máximas garantías.
Puede obtener más información en SECPRE
(Sociedad Española Cirugía Plástica Reparadora y Estética).
© 2024
Todos los derechos reservados | AVAMCLINIC